【ドクターインタビュー】
ベオビュ 抗VEGF薬治療に必要な眼科医の対話力
~DME患者さんの治療モチベーションを上げる「決め言葉」~


抗VEGF薬治療を勧める時の決め言葉
眼内注射への恐怖感を緩和し、3回投与の試行から始めます
信州大学医学部附属病院眼科(当科)では黄斑浮腫専門外来を設けており、地域医療の最後の砦として長野県内各地の病院から紹介患者さんを広く受け入れています。多くの症例は、前医での光干渉断層計(OCT)検査によりDMEと診断済みですが、初診時には当科でも造影検査やOCTアンギオグラフィーを行って病態の詳細な把握に努めています。病態を十分に精査した上で視力改善の見込みや治療の選択肢を提示し、抗VEGF薬治療を検討する患者さんには各薬剤の特徴や治療費、治療の進め方について説明します。
まず、抗VEGF薬を勧める際には、患者さんの「眼内(硝子体)注射に対する恐怖感」を緩和しなければなりません。そこで私は、当科では1日に30人が施術を受けていることや、白内障手術と比べ侵襲性が低いことなどを説明し、比較的安全な処置であると伝えています。
導入期については、ボクシングに例えて「一度の打撃で倒れても、相手はすぐに立ち上がることがあります。早めに連打を与えておけば、徐々に病気の立ち上がりは遅くなりますよ」などと分かりやすく複数回投与の必要性を説明し、試行として3回の投与を提案します。
最初の時点に次の治療手段があると示すことが大切です
重要なのは、初診時に今後の経過次第では薬剤の切り替えや手術への移行もありえると伝えておくことです。患者さんの中には、大学病院などの高度医療機関での治療は最終的な手段と捉え、効果がなければ次の手はもうないと思い込んでいる人も少なくありませんので、最初に次の可能性を示して不安を取り除くことが重要です。近年は抗VEGF薬の選択肢が増え、安全性データの蓄積も進み、治療を勧める根拠が強まったことは患者さんにも医師にも福音といえます。
治療の継続に役立つ決め言葉
医師からの積極的なコミュニケーションで治療の中断を防ぎます
治療中断の理由として当科の経験上多いのは、効果不十分よりも、むしろ糖尿病による全身状態の悪化や合併症の手術、あるいは送迎の都合などで受診できなかったことに端を発する場合が多いです。予約日に受診しなかった自責の念と手続きの煩わしさから再予約を躊躇し、しばらく放置して悪化させてしまうケースもあります。実際、私たちが行った新型コロナウイルス感染症流行下での受診控えに関する調査では、受診の見合わせに伴う視力の低下例が多く見られました1)。
そこで、当科では予約制のメリットを生かし、来診しなかった患者さんには電話をかけた上で、再予約と治療の継続を促すようにしています。医師側から積極的にコミュニケーションを取ることで、中断を少しでも減らすことが肝要です。
投与間隔が長い薬剤は治療の中断を防ぐ大きな助けになります
抗VEGF薬の進歩は、治療の中断を防ぐという点でも役立つと考えます。例えば、ブロルシズマブの場合、通常は導入期で6週間隔、維持期は12週間隔の投与で治療できます*。このように投与間隔が延長できることは、中断を防ぐ上で大きな助けになると考えます。病態が安定すれば、大学病院では4~6カ月間隔で治療し、その間の経過観察は近医で行うという方針も可能です。
*日本において承認されたDMEに対するブロルシズマブの用法および用量(抜粋):
ブロルシズマブ(遺伝子組換え)として6mg(0.05mL)を6週ごとに1回、通常、連続5回(導入期)硝子体内投与するが、症状により投与回数を適宜減じる。その後の維持期においては、通常、12週ごとに1回、硝子体内投与する。なお、症状により投与間隔を適宜調節するが、8週以上あけること。
視力が良くならない場合も、浮腫は治療したほうがいいことを伝えます
経験上3回投与を目安に、効果が得られなければ、治療法の変更を含め今後の対応を患者さんと相談しています。この時に注意すべきは、初回投与から全く視力が改善しなかったのか、一度改善したが短期間で再び悪化したのかを見極めることです。後者であれば継続により改善が得られる可能性がありますが、前者では効果が期待できない可能性が高いため、早期に抗VEGF薬の切り替えを検討すべきでしょう。
効果の予測において、浮腫の肥厚度は必ずしも重症度や難治性の指標になるわけではありません。一方、後部硝子体剝離に伴う牽引や黄斑上膜がある症例では、抗VEGF薬の効果が得られにくい場合が多いので、硝子体手術を行った方がよいかもしれません。また、経時的に複数の囊胞がつながって形成された大きな浮腫や、網膜外層に及ぶ浮腫も難治性となりやすいです。もちろん視細胞の状態は重要で、OCTでは中心窩におけるエリプソイドゾーンの状態や硬性白斑の沈着などの確認が必要です。外層の状態が不良の場合は、「浮腫がなくなっても、視力は良くならないかもしれません」と伝えた上で、それでも浮腫は治療すべきことを説明しています。
ブロルシズマブに切り替えるケースとしては、従来薬で全く退縮しない肥厚度の高い浮腫がある例、コントロール不良例などが挙げられます。投与間隔の延長により効果が消失したケースも切り替えの候補になりますが、無効ではないので、現在の薬の投与間隔を短縮して継続するのか、別の薬剤に切り替えるのか、選択肢を提示した上で患者さんと話し合うべきです。
OCT所見を共有し、浮腫軽減の重要性に対する患者さんの認識を高めます
患者さんは「切り替え」を「治療の失敗」と受け止めやすいので、「どのような医療行為にも相性があり、合わない治療を漫然と続けることはかえってよくない」と説明しています。このようなフォロー面においては、抗VEGF薬の選択肢が複数あることの有難さを強く感じます。
もちろん、第一選択薬による治療で視力が改善しなかった時点で、治療の中止を希望する方はいます。患者さんを対象とした調査でも、治療関連の最優先事項は視力の改善と示されています(図1)2)。ただ、視力の改善には限界があるので、改善が得られない場合でもOCT所見を示しながら浮腫を軽減させる重要性について説明しています。長く治療を続けているケースでは、OCT所見からfluid controlの状況を読み取り、視力の状態を分析できるようになる患者さんもいます。
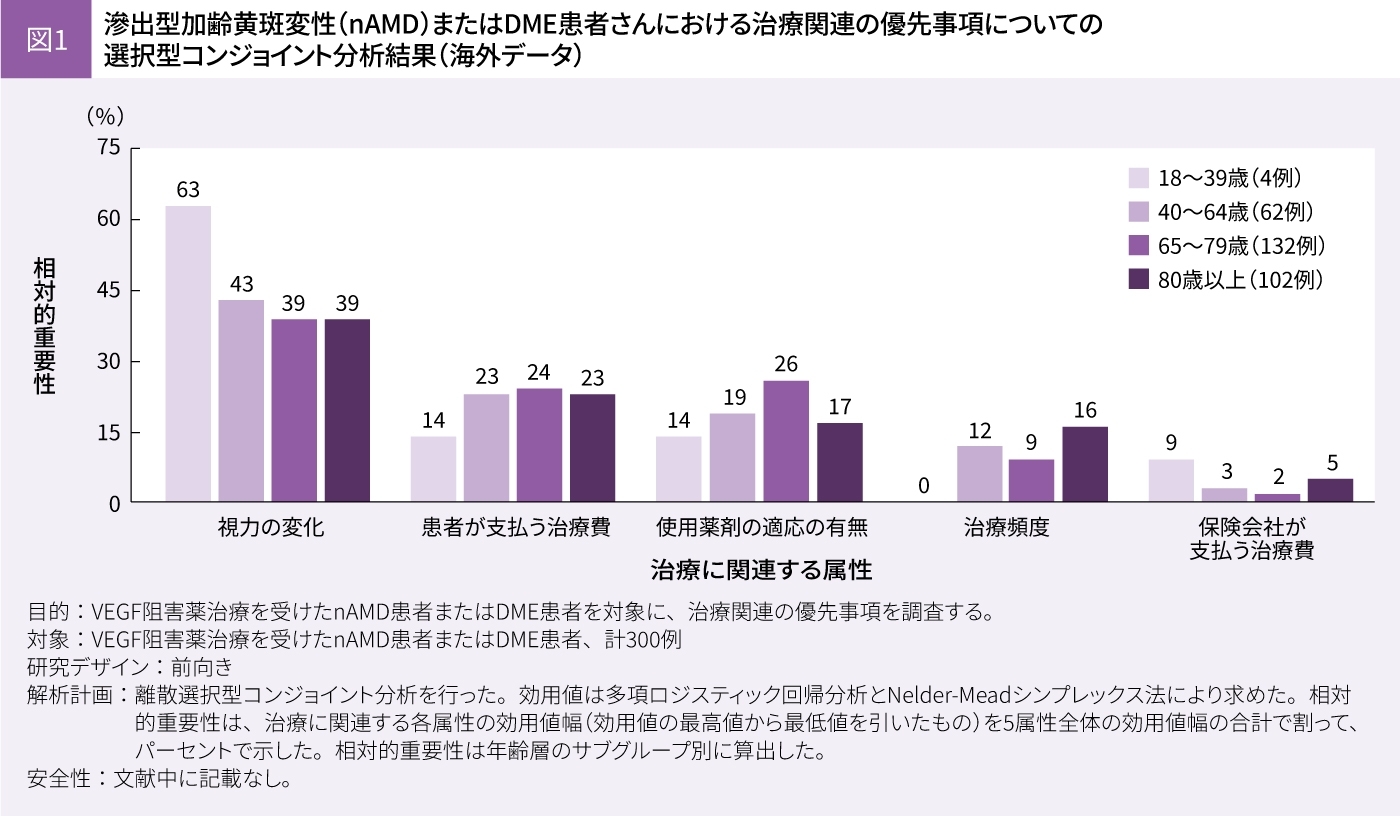
(Bhagat D, et al. Clin Ophthalmol 2020; 14: 2975-2982. 本研究の著者には、ノバルティスよりコンサルタント料、謝礼を受けた者が含まれる)
新規薬剤の提案時には、副作用が起きる可能性を含めた十分な説明が必要です
患者さんに新規の抗VEGF薬を提案する時は、各薬剤の特徴を説明し、要望や状況を加味して適応を検討します。例えば、ブロルシズマブであれば「サイズが小さく、注射1回当たりに含まれるお薬の数が多いです」などと説明します3)。一方で、副作用についても「IOIという副作用が起こる場合があります」と正確に伝え、霧視などの具体的な症状を説明した上で「ただし、IOIが発生してもステロイドの局所投与などの対応策がありますので、異常に気付いたらすぐに受診してください」と注意を促します。この点を踏まえ、IOIの症状を自覚しにくい高齢者や、速やかに受診できない患者さん、片眼の視力を失っている患者さんにはブロルシズマブは勧めません。
働いている患者さんの期待に応える決め言葉
勤務先も巻き込み、治療に前向きになれる環境をつくり上げます
一方で、長野県は交通の便が悪く、車が主な通院手段という地域性もありますが、通院面の負担を訴える患者さんもいます。散瞳検査を行うことからも基本的に付き添いが欠かせず、通院時には同行者・送迎者との日程調整やタクシーの利用などが必要になるため、治療継続のハードルを高くしています。治療に後ろ向きな場合は「治療しなければ、運転免許証が更新できずに仕事を失うかもしれないし、硝子体出血が起きてしまうと、かえって治療が長引く可能性もありますよ」とマイナスの影響が大きくなることを伝えるようにしています。
また、治療を希望していても、糖尿病を持つことを勤務先に知られたくないと不安を抱く患者さんがいます。これに対しては、診断書を作成するなど医師はできる限りのサポートをした上で、「最初は1~2カ月間隔の通院が必要になりますが、将来的には通院の回数も減り、ご本人だけでなく、会社にとっても人材を失わずに済むのでプラスになります」と勤務先を巻き込んだ形で説得します。
通院負担を軽減し、就業が継続できるようにするという課題に照らせば、ブロルシズマブは治療間隔を延ばせる可能性がある4)ので、有用な選択肢の1つと考えます。
ブロルシズマブを使用する患者さんの考え方
片眼でブロルシズマブによる治療を受けた患者さんは、もう片眼にDMEを発症した際にもブロルシズマブを希望するケースが多いとの印象を持っています。浮腫の退縮だけでなく、投与間隔の延長や効果の現れ方といった患者さんにしか分からない実感があると考えています。ただし、IOIの発生リスクも考慮する必要があるので、すぐに両眼に投与するのではなく、まず片眼に3回投与し、IOIが発生しなければ対眼にも検討する、という手順を踏むべきでしょう。
以上を基に、当科では①第一世代の抗VEGF薬が奏効しない5)、②遷延する黄斑浮腫がある4)、③対眼の視力が良好5)-などの患者さんでブロルシズマブの使用を検討しています。
抗VEGF薬治療では、開始時、中断時、無効時などのさまざまな場面において、医師が患者さんに各薬剤のリスク・ベネフィットを正しく伝えることが欠かせません。対話を通じて十分な理解と納得を得ることが抗VEGF薬治療の成功へとつながり、患者さんに大きなメリットをもたらすと思います。
文献
1)土屋彩子, 他. あたらしい眼科. 2022; 39: 345-349.
2)Bhagat D, et al. Clin Ophthalmol 2020; 14: 2975-2982.
3)Holz FG, et al. Ophthalmology 2016; 123: 1080-1089.
4)Wykoff CC, et al. Am J Ophthalmol 2024; 260: 70-83.
5)Garweg JG, et al. Ophthalmol Ther 2023; 12: 639-655.
*文献2、3、5の著者には、ノバルティスよりコンサルタント料、謝礼を受けた者が含まれる。
*文献4は、ノバルティスの資金により行われた。本論文の著者のうち4名はノバルティスの社員、7名はノバルティスの顧問、1名はノバルティスのアドバイザーである。著者にはノバルティスより講演料/研究費/助成金を受領している者、ノバルティスの資金により行われた他の試験にも参加した医師が含まれる。100週時のデータは承認審査過程において当局に提出しており、社内では評価されたものと見なしている。


