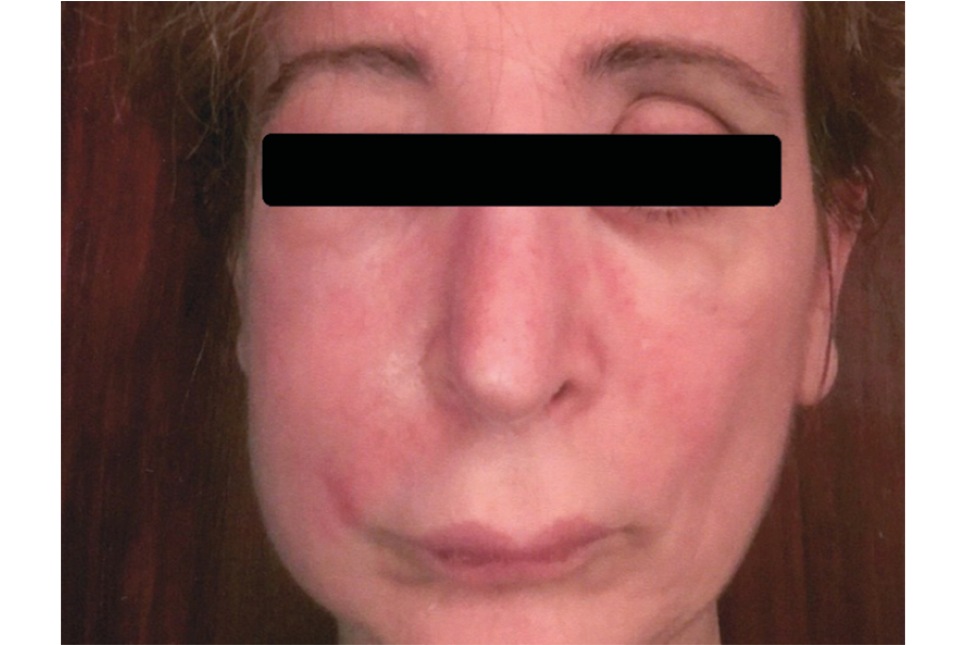
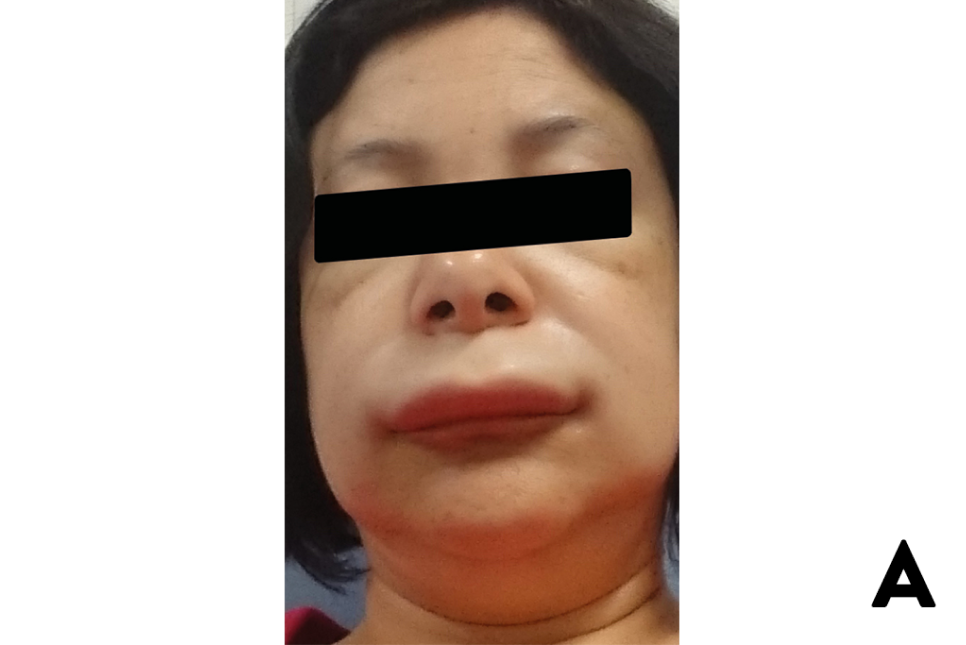
Image

Volver al :
.
Referencias
- Cicardi M, Aberer W, Banerji A, Bas M, Bernstein JA, Bork K, et al. Classification, diagnosis, and approach to treatment for angioedema: consensus report from the Hereditary Angioedema International Working Group. Allergy. 2014; 69(5): 602-616.
- Cugno M, Tedeschi A, Nussberger J. Bradykinin in idiopathic non-histaminergic angioedema. Clin Exp Allergy. 2017; 47(1): 139-140.
- Prieto-García A, Marcos C, Caballero T; Spanish Group for Study of Bradykinin-Mediated Angioedema. Classification of angioedema without wheals. Ann Allergy Asthma Immunol. 2016; 116(2): 177.
- Azofra J, Díaz C, Antépara I, Jáuregui I, Soriano A, Ferrer M. Positive response to omalizumab in patients with acquired idiopathic nonhistaminergic angioedema. Ann Allergy Asthma Immunol. 2015; 114(5): 418.e1-419.e1.
- Wu MA, Perego F, Zanichelli A, Cicardi M. Angioedema phenotypes: disease expression and classification. Clin Rev Allergy Immunol. 2016; 51(2): 162-169.